متلازمة رامزي هانت ، السبب والعلاج
ال متلازمة رامزي هانت وهو يتألف من شلل الوجه المحيطي (PFT) ، الناجم عن فيروس الهربس النطاقي (Arana-Alonso ، وآخرون ، 2011).
بالإضافة إلى ذلك ، يرتبط بإشراك القناة السمعية الخارجية والغشاء الطبلي (Gómez-Torres et al. ، 2011).
متلازمة رامزي-هانت هي حالة طبية ذات طبيعة معدية ، وهي أيضًا السبب الثاني لشلل الوجه المحيطي بدون أصل مؤلم (Boemo et al. ، 2010).
يتنوع العرض السريري لهذا المرض بشكل كبير ، حيث يجري بشكل متكرر للعثور عليه في أربع مراحل (Arana-Alonso ، وآخرون ، 2011).
ومع ذلك ، قد تشمل بعض الأعراض والمضاعفات الطبية التي تحدث نتيجة لحالة متلازمة رامزي هانت: شلل في الوجه ، صداع ، غثيان ، ارتفاع درجة حرارة الجسم ، فقدان السمع ، طنين الأذن ، الدوار ، من بين أمور أخرى (Boemo et al. آل ، 2010).
من ناحية أخرى ، في حالة تشخيص هذا المرض ، فإن التاريخ السريري والفحص البدني ضروريان (De Peña Ortiz et al. ، 2007). بالإضافة إلى ذلك ، من الممكن أيضًا إجراء العديد من الاختبارات التكميلية لتحديد النتائج السريرية (Boemo et al. ، 2010).
عادة ما يشمل علاج متلازمة رامزي هانت إعطاء الستيرويدات القشرية ومضادات الفيروسات. الهدف الأساسي من التدخلات الطبية هو تجنب العقابيل الطبية الثانوية (Boemo et al. ، 2010).
خصائص متلازمة رامزي هانت
إنه اضطراب عصبي نادر يتميز بشلل في الوجه ، تورط القناة السمعية الخارجية والغشاء الطبلي.
لتعيين هذا المرض ، تم استخدام أسماء مختلفة في الأدبيات الطبية. حاليًا ، مصطلح متلازمة رامزي-هانت (SRH) هو المصطلح المستخدم للإشارة إلى مجموعة من الأعراض التي تحدث كسلسلة من تورط العصب الوجهي بسبب عدوى الهربس النطاقي (Facial Palsy UK ، 2016).
تم وصف هذه الحالة الطبية لأول مرة من قبل الطبيب جيمس رامزي هانت ، في عام 1907. في أحد تقاريره السريرية ، قدموا حالة تتميز بشلل في الوجه وآفات هربسية في القناة السمعية (de Peña Ortiz et al. ، 2007).
يمكن أيضًا تسمية هذا المرض "الهربس النطاقي العظمي" ويعتبر اعتلال الأعصاب الناجم عن فيروس عصبي (Plaza Mayor et al.، 2016).
يستخدم المصطلح polyneuropathy للإشارة إلى وجود آفة على واحد أو عدة أعصاب ، بغض النظر عن نوع الآفة والمنطقة التشريحية المتأثرة (Colmer Oferil ، 2008).
من ناحية أخرى ، فإن العوامل العصبية هي عوامل مرضية تهاجم بشكل أساسي الجهاز العصبي (SN).
وهكذا ، تؤثر متلازمة رامزي هانت بشكل خاص على العصب الوجهي.
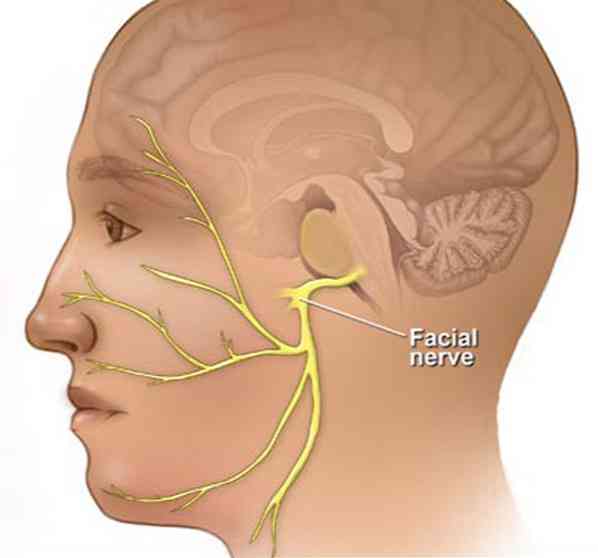
العصب الوجهي أو العصب القحفي VII ، عبارة عن بنية عصبية لها وظيفة التحكم في جزء كبير من وظائف منطقة الوجه (Devéze et al. ، 2013).
بالإضافة إلى ذلك ، فإن عصب الوجه عبارة عن بنية زوجية تمر عبر قناة عظمية ، في الجمجمة ، أسفل منطقة الأذن ، إلى عضلات الوجه (المعهد الوطني للاضطرابات العصبية والسكتة الدماغية ، 2010).
عندما يؤدي أي حدث مرضي (صدمة ، تنكس ، عدوى ، إلخ) إلى تطور آفات أو التهاب في العصب الوجهي ، يمكن أن تشل أو تضعف العضلات المسؤولة عن التحكم في تعبيرات الوجه (الأكاديمية الأمريكية لطب العيون ، 2016).
عندما يصل فيروس الهربس النطاقي إلى العصب الوجهي والمناطق المجاورة ، قد تظهر مجموعة واسعة من الجلد والعضلات والعلامات الحسية والأعراض ...
أهم السمات السريرية لمتلازمة رامزي هانت هي:
- شلل في أعصاب الوجه.
- تورط القناة السمعية الخارجية (طفح جلدي).
- تورط Eardrum.
تردد
متلازمة رامزي هانت هي السبب الثاني لشلل الوجه المحيطي الأذيني (PFT).
تشير الدراسات الإحصائية إلى أن متلازمة رامزي هانت تشمل 12٪ من شلل الوجه ، أي حوالي 5 حالات لكل 100،000 ساكن في السنة (Boemo et al. ، 2010).
فيما يتعلق بالجنس ، لا توجد فروق ذات دلالة ، وبالتالي ، فهي تؤثر على الرجال والنساء على قدم المساواة (Boemo et al. ، 2010).
على الرغم من أن أي شخص مصاب بالجدري يمكن أن يصاب بهذا الشرط ، إلا أنه أكثر شيوعًا بين البالغين (Mayo Clinic، 2014).
على وجه التحديد ، يمكن ملاحظته بشكل متكرر في العقد الثاني والثالث من العمر (Boemo et al. ، 2010).
متلازمة رامزي هانت مرض نادر أو نادر في الأطفال (Mayo Clinic، 2014).
علامات وأعراض
تتنوع المظاهر السريرية لمتلازمة رامزي هانت ، ويمكن تجميع الأعراض في عدة فئات (Boemo et al. ، 2010):
- الأعراض العامة: الحمى والصداع والغثيان وفقدان الشهية والوهن.
- الأعراض الحساسة: الطفح الجلدي ، وفقدان السمع ، إلخ.
- شلل الوجه المحيطي
- الأعراض المرتبطة بها: عدم الاستقرار ، الدوار ، الطنين ، الخ ...
بصرف النظر عن هذه المجموعة ، عادة ما تختلف الأعراض المميزة لمتلازمة رامزي هانت من حالة إلى أخرى.
في معظم الحالات ، قد يكون هناك مرحلة بدائية تتميز بوجود (de Peña Ortiz et al. ، 2007):
- صداع: صداع شديد ومستمر.
- يقينا: ضعف العضلات ، التعب ، التعب المستمر ، الإرهاق البدني والنفسي.
- adinamia: الحد من المبادرة البدنية بسبب وجود ضعف كبير في العضلات.
- فقدان الشهية: يستخدم مرض فقدان الشهية كعرض من أعراض الإصابة بنقص الشهية أو قلة الشهية المصاحبة لمجموعة متنوعة من الحالات الطبية.
- حمى: زيادة غير طبيعية أو ارتفاع درجة حرارة الجسم.
- الغثيان والقيء.
- ألم شديد في العين: هو نوع من وجع الأذن الذي يظهر نتيجة للضغط الذي يحدثه تراكم السوائل في مناطق الأذن الوسطى على طبلة الأذن وغيرها من الهياكل المجاورة.
من ناحية أخرى ، تظهر أيضًا آفات جلدية مختلفة في الجناح السمعي الخارجي وفي المناطق الخلفية للغشاء الطبلي (De Peña Ortiz et al. ، 2007):
- بقع حمامية: الحمامي هي بقع حمراء على الجلد تحدث نتيجة لعمليات المناعة ، مثل
التهاب.
- بثور: إنها بثور صغيرة على الجلد تتكون داخلها بسائل. وعادة ما تظهر بعد 12 أو 24 ساعة من تطور العملية المعدية وتصبح عادة بثرات.
بالإضافة إلى ذلك ، من العلامات والأعراض المفصلة أعلاه ، يعد شلل الوجه من أكثر الأمراض خطورة.
في المريض المصاب بمتلازمة رامزي-هانت ، من الممكن ملاحظة انخفاض أو عدم وجود تنقل في الوجه ، نصف الوجه مشلول أو "يسقط" (الأكاديمية الأمريكية لطب العيون ، 2016).
لذلك ، يميل العديد من الأشخاص إلى وجود العديد من حالات العجز المرتبطة بالعضلات التي تتحكم في تعبيرات الوجه: عدم القدرة على إغلاق العينين ، أو الابتسام ، أو التجهم ، أو رفع الحواجب ، أو التحدث و / أو تناول الطعام (بينيتيز وآخرون ، 2016).
من ناحية أخرى ، فإن فيروس الهربس النطاقي ، بالإضافة إلى العصب الوجهي أو العصب القحفي السابع ، يمكن أن يؤثر أيضًا على العصب الدهليزي القاسي ، العصب القحفي الثامن..
يلعب العصب الدهليزي القاسي دورًا أساسيًا في التحكم في الوظيفة المضافة والتوازن. وبالتالي ، عندما تتأثر بعض فروعها (القوقعة أو الدهليزي) ، فقد تظهر أعراض حسية مختلفة (Boemo et al. ، 2010).
- إصابة فرع القوقعة: فقدان السمع وطنين الأذن.
- إصابة فرع الدهليزي: الدوار ، الغثيان ، رأرأة.
على وجه التحديد ، يتم تحديد الأعراض الناتجة عن تورط العصب الدهليزي القاسي في:
- فقدان السمع: الحد الكلي أو الجزئي لقدرة السمع.
- طنين الأذن: وجود صافرة صاخبة أو صاخبة أو سمعية.
- دوار: هو نوع معين من الدوخة التي غالباً ما نصفها بأنها إحساس بالحركة والمنعطفات.
- قرفانعدم الراحة في المعدة ، والإلحاح من القيء.
- الرأرأة تذبذب المقلتين السريع اللإرادي: عدم انتظام ضربات القلب والحركات اللاإرادية لأحد أو كلتا العينين.
تصنيف
نظرًا لأن العرض السريري لمتلازمة Ramsay-Hunt شديد التنوع ، فإنه يصنف عادةً إلى 4 مراحل (التصنيف السريري ل ramsay-hunt) (Erana-Alonso et al. ، 2011):
- الملعب الأول: تطور الطفح الجلدي (حويصلات في أراضي العصب الوجهي) ، متلازمة العدوى (الحمى ، الصداع ، إلخ ...) وألم.
- المرحلة الثانية: أعراض المرحلة الأولى موجودة ، وعلاوة على ذلك ، يبدأ شلل الوجه بالتطور.
- المرحلة الثالثة: جميع الأعراض السابقة ، إلى جانب ضعف السمع والدوار.
- المرحلة الرابعة: زيادة تورط العصب القحفي وتطور الأعراض الطبية الثانوية.
الأسباب
يتم إنتاج متلازمة Ramsay-Hunt بواسطة فيروس Varicella-Zoster (VVZ) (Boemo et al. ، 2010). هذا الفيروس هو سبب جدري الماء والهربس النطاقي.
تشير العديد من الدراسات التجريبية إلى أنه بمجرد التعاقد مع جدري الماء ، يمكن أن يظل الفيروس كامنا لعدة عقود. ومع ذلك ، نظرًا لبعض الحالات (الإجهاد ، الحمى ، تلف الأنسجة ، العلاج الإشعاعي ، تثبيط المناعة) ، يمكن إعادة تنشيطها ، وفي بعض الحالات ، تؤدي إلى ظهور متلازمة (Ramsay-hunt (المنظمة الوطنية للاضطرابات النادرة ، 2011)..
التشخيص
عادة ما يتم تأكيد تشخيص متلازمة رامزي هانت من خلال التاريخ والفحص السريري والاختبارات التكميلية وأساليب التصوير العصبي (غوميز توريس وآخرون ، 2013).
يجب أن يشتمل السجل الطبي للمريض على السجل الطبي للعائلة والتاريخ الشخصي ، وتسجيل الأعراض ، ووقت العرض وتطور علم الأمراض ، بالإضافة إلى الجوانب الأخرى.
يجب أن يعتمد الفحص السريري على فحص شامل للأعراض الحالية. بالإضافة إلى ذلك ، من الضروري أيضًا إجراء فحص عصبي لتحديد وجود تلف الأعصاب (De Peña Ortiz et al. ، 2007).
أما بالنسبة للاختبارات التكميلية التي تُستخدم عادةً ، فإن التشخيص الخلوي أو الدراسة المصلية للفيروس ضرورية لتحديد وجود منتج للإصابة بفيروس الحماق - النطاق (De Peña Ortiz et al. ، 2007).
في حالة اختبارات التصوير ، يكون التصوير بالرنين المغناطيسي أو التصوير المقطعي مفيدًا لتأكيد وجود تلف عصبي.
بالإضافة إلى ذلك ، يتم أيضًا استخدام أنواع أخرى من الاختبارات التكميلية ، مثل قياس السمع ، أو إمكانات جذع الدماغ المستحثة ، أو تخطيط كهربية القلب العصبي الوجهي ، لتقييم درجة المشاركة السمعية ودرجة تورط العصب الوجهي (Boemo et al. ، 2010).
العلاجات
يركز العلاج المستخدم في متلازمة رامزي هانت على إيقاف العملية المعدية ، وتقليل الأعراض والألم ، بالإضافة إلى الحد من خطر تطور عقابيل عصبية وجسدية طويلة الأجل..
تشمل التدخلات الدوائية عادة ما يلي:
- الأدوية المضادة للفيروسات: الهدف هو وقف تقدم العامل الفيروسي. بعض الأدوية التي يتخصص بها الأطباء هي Zovirax أو Famvir أو Valtrex.
- الستيرويدات القشرية: يستخدم عادة بجرعات عالية لفترات قصيرة من الزمن لزيادة تأثير الأدوية المضادة للفيروسات. واحدة من الأكثر استخداما هو بيردينيسون. بالإضافة إلى ذلك ، يتم استخدام المنشطات أيضًا بشكل شائع لتقليل الالتهاب وبالتالي احتمال حدوث عقابيل طبية.
- المسكنات: من الممكن أن يكون الألم المرتبط بالجناح السمعي خطيرًا ، لذلك يستخدم بعض المتخصصين عادة الأدوية التي تحتوي على كسيكودون أو هيدروكودون ، لعلاج المسكنات.
من ناحية أخرى ، يمكن أيضًا استخدام التدخلات العلاجية الأخرى غير الدوائية ، مثل تخفيف الضغط الجراحي (de Peña Ortiz et al. ، 2007).
لا يزال هذا النوع من النهج الجراحي مثيرًا للجدل ، فهو يقتصر عادة على الحالات التي لا تستجيب للعلاج الدوائي في فترة لا تقل عن 6 أسابيع (De Peña Ortiz et al. ، 2007).
بشكل عام ، فإن العلاج المفضل لمعظم حالات متلازمة رامزي هانت هي الأدوية المضادة للفيروسات والستيروئيدات القشرية (Boemo et al. ، 2010).
توقعات
التطور السريري لمتلازمة رامزي هانت عادة ما يكون أسوأ مما كان متوقعًا في حالات الشلل في الوجه الأخرى. تقريبًا ، تظهر مجموعة من الحالات التي تتراوح بين 24 إلى 90٪ من الإجمالي ، عقابيل طبية كبيرة (Boemo et al. ، 2010).
على الرغم من التدخل الطبي الجيد ، يكون كل من شلل الوجه وفقدان السمع مؤقتين ، ولكن في بعض الحالات قد يكون دائمًا (Mayo Clinic، 2014).
بالإضافة إلى ذلك ، فإن ضعف العضلات الناتج عن شلل الوجه يمنع الإغلاق الفعال للجفن ، وبالتالي يمكن أن تسبب العوامل الخارجية إصابات في العين. قد يظهر الألم البصري أو عدم وضوح الرؤية كأحد العقابيل الطبية (Mayo Clinic، 2014).
بالإضافة إلى ذلك ، يمكن أن تؤدي المشاركة الحادة للأعصاب القحفية أيضًا إلى ألم دائم ، بعد فترة طويلة من تحديد بقية العلامات والأعراض (Mayo Clinic، 2014)..
مراجع
- Arana-Alonso، E.، Contín-Pescacen، M.، Guillermo-Ruberte، A.، & Morea Colmenares، E. (2011). متلازمة رامزي هانت: ما العلاج الدقيق? Semergen, 436-440.
- Boemo، R.، Navarrete، M.، García-Aurmí، A.، Lareo Copa، S.، Graterol، D.، & Parelló Scherdel، E. (2010). متلازمة رامزي هانت: تجربتنا. اكتا Otorrinolaringol Esp, 418-421.
- بقلم Peña Ortiz، A. L.، Gutiérrez Oliveros، T.، Guarneros Campos، A.، & Sotomayor López، D. (2007). متلازمة رامزي هانت. الأمراض الجلدية Rev Mex, 190-195.
- شلل الوجه بالمملكة المتحدة. (2016). متلازمة رامزي هنت. تم الاسترجاع من Palsy.UK بالوجه.
- Gómez-Torres، A.، Medinilla Vallejo، A.، Abrante Jiménez، A.، & Esteban Ortega، f. (2013). متلازمة رامزي هانت التي تسبب شلل الحنجرة. اكتا Otorrinolaringol Esp, 72-74.
- مايو كلينك (2014). متلازمة رامزي هانت. تم الاسترجاع من مايو كلينك.
- NORD. (2011). متلازمة رامزي هنت. تم الاسترجاع من المنظمة الوطنية للاضطرابات النادرة.
- Plaza-Mayor، G.، Lopez Estebaranz، J.، Lopez Lafuente، J.، & de los Santos Granados، G. (2016). متلازمة رامزي هانت. تم الحصول عليها من Revista Clínica Española.
- الصورة المصدر 1


