أعراض متلازمة TORCH والأسباب والعلاج
ال متلازمة تورش يشير إلى مجموعة واسعة من الأمراض التي يمكن أن تسبب عمليات معدية أثناء الحمل أو الولادة (قسم أمراض النساء والتوليد في HJJAB-IGSS ، 2014).
على وجه التحديد ، يتضمن اختصار TORCH 5 أنواع من الإصابات (قسم أمراض النساء والتوليد في HJJAB-IGSS ، 2014):
- تي: داء المقوسات
- O: أخرى - مرض الزهري ، جدري الماء ، إلخ..-
- R: الحصبة الألمانية.
- C: الفيروس المضخم للخلايا
- H: القوباء البسيطة.
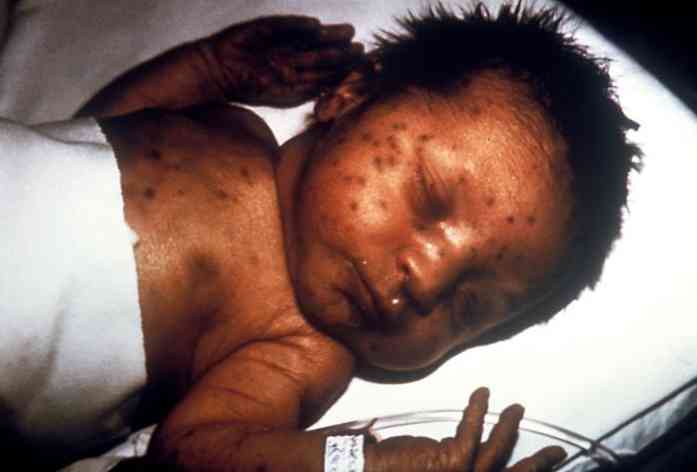
تعتمد المظاهر السريرية على نوع العدوى الخلقية التي تتطور لدى الشخص المصاب (دياز فيليجاس ، 2016).
ومع ذلك ، هناك بعض العلامات والأعراض الشائعة: تأخر النمو المعمم ، الحمى ، تضخم الكبد و الطحال ، فقر الدم ، النسم ، استسقاء الرأس ، تكلس ، إلخ. (دياز فيليجاس ، 2016).
عادة ما يتم تقديم الشك التشخيصي بناءً على النتائج السريرية. ومع ذلك ، من الضروري إجراء دراسة مصلية لتحديد أصل العدوى (Cofré و Delpiano و Labraña و Reyes و Sandoval و Izquierdo ، 2016). في هذه المتلازمة ، الأكثر شيوعًا هو استخدام ملف التعريف التشخيصي لـ TORCH (Kim ، 2015).
سيكون علاج متلازمة TORCH محددًا لكل فرد ويعتمد على نوع العدوى التي يعاني منها. عادة ما يلجأ المتخصصون الطبيون إلى استخدام الأساليب الكلاسيكية في كل أمراض.
خصائص متلازمة تورش
تشير متلازمة TORCH إلى مجموعة من الأمراض التي يمكن أن تسبب عمليات معدية خلقية (المنظمة الوطنية للاضطرابات النادرة ، 2016).
تُعرّف الالتهابات الخلقية بأنها حالات طبية تنتقل من الأم إلى الطفل أثناء الحمل أو عند الولادة (سالفيا ، ألفاريز ، بوش ، جونسي ، 2008).
عادة ، يجب الحصول على هذا النوع من العمليات المعدية خلال الأشهر الثلاثة الأولى أو الثانية أو الثالثة من الحمل (Díaz Villegas، 2016).
ومع ذلك ، فمن الممكن أيضًا أن تنتقل العدوى عندما يمر الجنين عبر قناة الولادة (Díaz Villegas، 2016).
في حالة هذه المتلازمة ، يعتمد اسمها على اختصار للعدوى الخلقية الأكثر شيوعًا: T (داء المقوسات) ، R (الحصبة الألمانية) ، C (الفيروس المضخم للخلايا) و H (H) (سالفيا ، ألفاريز ، بوش وكونسيه ، 2008 ).
O ، عادةً ما يشير إلى العمليات المعدية الأخرى بما في ذلك الزهري وجديري الماء والملاريا والسل وفيروس الورم الحليمي (بابيلوما) وغيرها (Salvia، Álvarez، Bosch، Goncé، 2008).
سيولد كل نوع من أنواع العدوى دورة سريرية تفاضلية: وقت العرض ، العلامات والأعراض ، المضاعفات الطبية ، العلاج ، إلخ..
كما لاحظ مؤلفون مثل Salvia و vlvarez و Bosch و Goncé (2008) جميعها لها بعض الخصائص الشائعة:
- يمكن أن يحدث انتقال العامل المرضي من الأم إلى الطفل من خلال الاتصال المباشر أثناء الولادة أو عن طريق المشيمة أثناء الحمل.
- قد يرتبط أصل العملية المعدية بالعوامل الفيروسية أو البكتريولوجية أو الطفيلية.
- في الأم ، لا تسبب العدوى عادة أعراضًا كبيرة ، لذلك عادة ما تمر دون أن يلاحظها أحد.
- يشتمل التشخيص في جميع الحالات على دراسة مصلية أو جزيئية أو ثقافة الخلية.
- قد تكون الدورة السريرية متشابهة في العديد من الإصابات ، ومع ذلك فهي متغيرة على نطاق واسع.
- العامل المرضي الذي ينقبض قبل 20 أسبوعًا من الحمل يسبب مضاعفات طبية مهمة ، مثل تطور التشوهات الجسدية.
- غالبًا ما تؤدي الإصابة في المراحل اللاحقة من الحمل إلى الخداج أو انخفاض الوزن عند الولادة أو بعض التعديلات في الجهاز العصبي المركزي.
- عادة ما تولد الالتهابات التي تحدث أثناء الولادة التهاب رئوي ، تضخم الكبد الطحال ، تعفن الدم ، وفقر الدم ، من بين أمور أخرى.
- قد تبقى بعض الأمراض بدون أعراض خلال فترة الوليد. أنها عادة ما تولد عقابيل الحسية في لحظات لاحقة.
إحصائيات
تعد متلازمة TROCH والعمليات المعدية ذات المنشأ الخلقي أمراضًا متكررة (دياز فيليجاس ، 2016).
يصل معدل الإصابة إلى ما يقارب 2.5٪ من إجمالي عدد المواليد الجدد كل عام (Díaz Villegas، 2016).
ليس كل المتضررين لديهم مضاعفات طبية كبيرة. تقدم نسبة كبيرة دورة سريرية بدون أعراض (دياز فيليجاس ، 2016).
ما هي الأمراض الأكثر شيوعا المرتبطة متلازمة TROCH؟?
تشمل العمليات المعدية المصنفة ضمن متلازمة TROCH ما يلي: داء المقوسات ، والحصبة الألمانية ، وفيروس الهربس البسيط ، والهربس البسيط ، وغيرها من الحالات الأقل تواتراً مثل دوالي الخصية ، والزهري ، وفيروس الورم الحليمي ، وفيروس الورم الحليمي ، إلخ. (قسم أمراض النساء والولادة في HJJAB-IGSS ، 2014 ، دياز فيليجاس ، 2016 ، سالفيا ، ألفاريز ، بوش ، جونسي ، 2008 ، تيكونا أبازا وفارجاس بوما ، 2011):
داء المقوسات
داء المقوسات هو عدوى يولدها البروتوزوان. وعادة ما يتم التعاقد من خلال تناول بعض الأطعمة سيئة الغسيل أو غير المطهية جيدا.
في معظم الحالات ، لا تظهر الأمهات المصابات عادة أعراضًا كبيرة ، لكنهن ينقلن العدوى إلى الجنين أثناء الحمل.
داء المقوسات الخلقي يعتبر عادة حالة نادرة في عامة السكان. تقدر الدراسات الوبائية حدوثه في حالة واحدة لكل 1000 ولادة.
تتجلى العملية المعدية عادة في الجنين أثناء الحمل أو في مرحلة الوليد.
على الرغم من أن العلامات والأعراض قد تختلف بين المصابين ، إلا أن الأكثر شيوعًا تشمل: التهاب الشبكية المشيمية ، تضخم الطحال ، تكلس المخ ، الصرع ، فقر الدم ، نوبات الحمى ، تشوهات السائل النخاعي ، إلخ..
يعتمد التشخيص النهائي لهذا المرض عادة على نتائج الاختبارات المصلية.
من ناحية أخرى ، فإن العلاج المستخدم في المرأة الحامل موجه نحو الوقاية من انتقال العدوى. أكثر الأدوية المستخدمة هي مضادات الميكروبات.
في حالة علاج الجنين المصاب ، فإن الأكثر شيوعًا هو إعطاء بيريميثامين وسلفاديازين ، إلى جانب مراقبة طبية شاملة..
الحصبة الألمانية
الحصبة الألمانية من الأمراض الخلقية الأخرى المصنفة تحت اسم متلازمة TORCH. عادة ما يرتبط تقلص فيروس الحصبة الألمانية بإفرازات الاتصال المباشر أو البلعوم الأنفي.
مدة الحضانة حوالي 18 يومًا ويمكن أن تسبب أضرارًا كبيرة للجنين عندما تصاب الأم بالعدوى خلال أو قبل الشهر الرابع من الحمل.
على الرغم من أنها ليست شائعة جدًا بين عامة السكان ، إلا أن الحصبة الألمانية يمكنها توليد عدد كبير من الأمراض.
ترتبط التغييرات الأكثر شيوعا مع وجود أمراض القلب. عادة ما تكون موجودة في أكثر من 70 من الحالات وتتميز:
- القناة الشريانية.
- تضيق الشريان الرئوي.
- نخر الشرايين.
- تشوهات الحاجز البطيني و / أو البطيني.
- فقدان الفتنة.
المضاعفات الطبية الأخرى المتكررة هي نقص الأكسجة ، صغر الرأس ، إعتام عدسة العين ، نقص تنسج العين ، والميكروفيلم ، اعتلال الشبكية ، إلخ..
عادة ما يتم تشخيص الحصبة الألمانية بناءً على تحديد بعض العلامات السريرية الموضحة أعلاه. بالإضافة إلى ذلك ، يتم إجراء تحليل لإفرازات البلعوم.
تأكيد التشخيص النهائي يعتمد عادة على عزل الفيروس والنتائج المناعية.
لم يتم تصميم نهج علاجي محدد للحصبة الألمانية من أصل خلقي. الأكثر شيوعا هو التحصين ضد هذا الفيروس قبل الحمل.
عادة ما يتم إعطاء اللقاحات للنساء في سن الإنجاب ، قبل شهر على الأقل من الحمل. هو بطلان استخدامه أثناء الحمل.
الفيروس المضخم للخلايا
الفيروس المضخم للخلايا هو عامل مرضي ينتمي إلى عائلة Herpesviridae وهو فريد للإنسان.
هذا هو العدوى الخلقية الأكثر شيوعا في عموم السكان. وعادة ما ينتقل عن طريق الاتصال المباشر مع سوائل الجسم مثل الدم.
كثير من الالتهابات غير مصحوبة بأعراض أو تحت الإكلينيكي لدى النساء المصابات. ومع ذلك ، أثناء الحمل ، يمكن أن يتطور الجنين من خلال تنشيط العملية أو العدوى الأولية للمرأة الحامل.
هذا النوع من العمليات المعدية يمكن أن يسبب آفات مهمة في الجنين: ضمور العصب البصري ، صغر الرأس ، التكلس البطيني ، تضخم الكبد الطحال ، الاستسقاء أو تأخر النمو.
بالإضافة إلى ذلك ، قد تتطور أيضًا نسبة مئوية أقل من المتأثرين بنوبات الحموية أو التهاب الدماغ أو تورط الجهاز التنفسي أو فرفرية الجلد أو التهاب الكبد أو التخلف العام للنمو الحركي النفسي..
تشخيص عدوى الفيروس المضخم للخلايا يتطلب تأكيدا من خلال الاختبارات المعملية. من الضروري عزل الفيروس في الدم أو في السائل الأمنيوسي أثناء الحمل.
بالإضافة إلى ذلك ، العديد من الدراسات التجريبية تدرس فعالية الأدوية مثل ganciclovit لعلاج هذه الأمراض. لا يشار عادة إلى إدارة الغلوبولين المناعي في هذه الحالات.
القوباء بسيطة
تصل حالات الإصابة بفيروس الهربس البسيط عادة إلى مستويات عالية في العديد من البلدان المتقدمة ، مما يؤدي إلى تشخيص واحد لكل 3500 ولادة.
عادة ما يتم التعاقد مع هذا النوع من الفيروس من خلال حامل يحمل آفات في الجلد أو المناطق المخاطية من خلال إفرازه من سوائل الجسم المختلفة مثل اللعاب أو السائل المنوي أو الإفرازات المهبلية..
على الرغم من أن معظم الإصابات ليست لها أعراض ، فإن فيروس الهربس البسيط لديه القدرة على البقاء في حالة كامنة في الجسم ويمكن إعادة تنشيطه بشكل متقطع..
في حالة الأمهات الحوامل ، يمكن أن ينتقل هذا الفيروس إلى الجنين في وقت الولادة عندما يمر عبر القناة المهبلية.
على الرغم من أن بعض الحالات لا تزال بدون أعراض ، إلا أن المضاعفات الطبية الناتجة عن عدوى الهربس الوليدي ترتبط بتطور الأمراض المنتشرة (أمراض الجهاز التنفسي والكبد والتهاب الدماغ وتشوهات الجهاز العصبي المركزي ، إلخ) ، أمراض الجهاز العصبي المركزي (النوبات ، التهيج ، التغيرات الحرارية). اضطرابات الضمير وما إلى ذلك). أو أمراض العين الجلدية و / أو الفموية.
يتطلب تحديد هذه العملية المعدية العديد من الاختبارات المعملية. عادة ما يتم إجراء زراعة الخلايا من عينة من الآفات التناسلية ، أو آفات الجلد للسوائل حديثي الولادة أو الجسدية..
يعتمد علاج الهربس البسيط على إعطاء الأدوية المضادة للفيروسات ، مثل الأسيكلوفير.
بالإضافة إلى ذلك ، من المهم عزل الجنين أثناء الولادة من خلال الولادة القيصرية..
الحماق النطاقي
فيروس جدري الماء هو واحد من أكثر الأمراض المعدية. إنه حصري من الجنس البشري وله فترة حضانة حوالي 10 أو 20 يومًا.
حاليا ، أكثر من 80 ٪ من النساء الحوامل محصنات ضد هذا الفيروس بفضل تقنيات التطعيم المتقدمة. ومع ذلك ، فإن تواترها يصل إلى حالتين أو 3 حالات لكل 1000 امرأة حامل.
تحدث الإصابة بالجنين عادة قبل الأسبوع 20 من الحمل بطريقة شفافة.
في حالات عدوى الأمهات في الأيام القريبة من الولادة أو بعدها ، يكون خطر العدوى الوليدية كبيرًا وشديدًا.
خلال فترة الحمل ، يمكن لهذا النوع من العدوى أن يسبب آفات جلدية ، واضطرابات العضلات والعظام ، والآفات العصبية والعيون..
من ناحية أخرى ، إذا حدثت العدوى في المرحلة الوليدية ، يمكن أن تظهر الحماق مع التحيز الشديد..
التشخيص في حالة المرأة الحامل سريري ويستند إلى تحديد الأعراض والتحليل المصلي. في حالة فحص الجنين ، يتم إجراء بزل السلى عادة لعزل الفيروس.
عادة ما تتطلب سلالة الأم إعطاء إدارة الغلوبولين المناعي variecela-zoaster. بينما يتطلب علاج المواليد الجدد جلاما جاما محددة أو غير محددة.
الزهري
الزهري سجين مُعد بسبب فيروس تريبونيما الشاحب. يمكن لأي امرأة حامل متأثرة وغير معالجة نقل هذا المرض أثناء الحمل أو في وقت الولادة.
يمكن أن تكون المظاهر الجنينية وحديثي الولادة لمرض الزهري واسعة للغاية: التهاب السحايا ، الزكام ، ضخامة الكبد الطحال ، اعتلال الغدة ، التهاب الرئة ، فقر الدم ، الخداج ، تأخر النمو المعمم ، تغيرات العظام ، إلخ.
على الرغم من أن العديد من المصابين لديهم مسار بدون أعراض لسنوات عديدة ، إلا أن مرض الزهري يمكن أن يسبب بعض المظاهر المتأخرة: الحلقات المتشنجة ، الصمم أو الإعاقة الذهنية ، من بين أمور أخرى..
هذا المرض يتطلب التدخل الطبي العاجل. عندما يتم علاج الأم ، يستخدم البنسلين عادة ، في حين أنه إذا لم يتم علاجه ، يتم استخدام أنواع أخرى من العلاجات عادة..
البارفو
تنتج العدوى بالفيروسة البربرية B19 تغيرات جلدية متنوعة بينها حمامي معدي.
إنها ليست أمراضًا متكررة ، ولكنها يمكن أن تسبب الإجهاض التلقائي في 10٪ من الحالات. على الرغم من حدوث العدوى في المراحل الأخيرة من الحمل ، إلا أن المسار السريري يرتبط بتطور هيدروبوسيتيا ، نقص الصفيحات ، التهاب عضلة القلب ، تلف الكبد ، إلخ..
يركز علاج هذه الحالة الطبية عادة على علاج الأعراض والمضاعفات الطبية. في حالة حدوث تغييرات خطيرة أثناء الحمل ، يمكن استخدام نقل الدم داخل الرحم.
فيروس الورم الحليمي
فيروس الورم الحليمي هو آخر من العوامل المرضية الحصرية من الجنس البشري. غالبًا ما تتأثر الأجنة والأجنة بعمليات معدية ناتجة عن طرق عبر المشيمة أو بالمرور عبر قناة الولادة.
تتميز الدورة السريرية لهذه الحالة الطبية بشكل رئيسي بتطور التعديلات التنفسية.
تركز التدخلات الطبية على الحفاظ على فتح الممرات الهوائية ومراقبة المضاعفات الطبية.
مراجع
- دياز فيليجاس ، م. (2016). TORCH. نص كرسي طب الأطفال.
- IGSS ، G. d.-O. (2014). إدارة الشعلة في الحمل. إرشادات الممارسة السريرية بناءً على الأدلة.
- NORD. (2016). متلازمة تورش. تم الاسترجاع من المنظمة الوطنية للاضطرابات النادرة.
- Salvia، M.، Alvarez، E.، Bosch، J.، & Goncé، A. (2008). الالتهابات الخلقية. الجمعية الإسبانية لطب الأطفال.
- Ticona Apaza، V.، & Vargas Poma، V. (2011). متلازمة المشاغب. مجلة التحديث السريري.


